Категории
Сменить пароль!
Сброс пароля!


Распространение коронавируса тяжелого острого респираторного синдрома‑2 (SARS-CoV-2), относящегося к роду бетакоронавирусов, привело к вспышке новой коронавирусной инфекции 2019 года (COVID-19).
У пациентов с COVID-19 терапия метилпреднизолоном позволила улучшить клинические исходы и снизить смертность в краткосрочной перспективе без повышения риска развития вторичной инфекции.
Распространение коронавируса тяжелого острого респираторного синдрома‑2 (SARS-CoV-2), относящегося к роду бетакоронавирусов, привело к вспышке новой коронавирусной инфекции 2019 года (COVID-19). По состоянию на 6 сентября 2021 года пандемия COVID-19 затронула 221 страну и территорию, при этом во всем мире были зарегистрированы 220 563 227 случаев заболевания, 4 565 483 из которых имели смертельный исход. Это создало большую угрозу для общества. Почти в 5 % случаев лицам с коронавирусной инфекцией требуется госпитализация в отделение интенсивной терапии (ОИТ) для проведения искусственной вентиляции легких, что связано с высокой смертностью.
Результаты многочисленных исследований свидетельствуют о том, что быстрое ухудшение клинического состояния пациентов с COVID-19 тесно связано с развитием цитокинового шторма / реакции гипервоспаления. Цитокиновый шторм сопровождается гиперактивацией и быстрым размножением Т-лимфоцитов, макрофагов и естественных клеток-киллеров. Происходит массивное высвобождение воспалительных цитокинов, которое приводит к апоптозу эндотелиальных и эпителиальных клеток легких, повреждению эпителиально-клеточного барьера альвеол и микрососудов легких.
Это вызывает гипоксию, отек альвеол, транссудацию и, в конечном счете, острый респираторный дистресс-синдром (ОРДС), который является основной причиной смерти у пациентов с COVID-19. Таким образом, помимо противовирусной терапии, основными направлениями лечения коронавирусной инфекции также являются подавление реакции гипервоспаления и предупреждение повреждения тканей. Глюкокортикоиды (противовоспалительные препараты) используют для лечения заболеваний органов дыхания, включая ОРДС, бактериальную пневмонию тяжелой степени, хроническую обструктивную болезнь легких и астму.
В начале пандемии Всемирная организация здравоохранения (ВОЗ) опубликовала предупреждение в отношении систематического применения кортикостероидов у пациентов с коронавирусной инфекцией. Однако после публикации результатов исследования RECOVERY ВОЗ предложила применять кортикостероиды у пациентов с COVID-19. В исследовании RECOVERY применение глюкокортикоидов (дексаметазона) обеспечивало статистически значимое снижение смертности у пациентов с тяжелой формой COVID-19, особенно у нуждающихся в искусственной вентиляции легких, по сравнению со стандартной терапией без кортикостероидов.
В ходе недавнего систематического обзора были изучены данные 7 рандомизированных контролируемых исследований (РКИ) по оценке эффективности применения глюкокортикоидов у 1703 пациентов с тяжелой формой коронавирусной инфекции. Результаты этого обзора указывают на то, что применение кортикостероидов позволяет снизить смертность от любых причин в течение 28 дней по сравнению с плацебо. Во многих исследованиях отмечается, что не дексаметазон, а метилпреднизолон является предпочтительным глюкокортикоидом для лечения ОРДС у пациентов, госпитализированных в ОИТ.
ОБОСНОВАНИЕ ИССЛЕДОВАНИЯ
С начала пандемии был проведен целый ряд исследований по оценке применения метилпреднизолона у пациентов с коронавирусной инфекцией. Однако в связи с противоречивостью полученных результатов были выполнены этот систематический обзор и метаанализ.
ЦЕЛЬ
Целью систематического обзора и метаанализа была оценка безопасности и эффективности применения метилпреднизолона у лиц с COVID-19 по сравнению с терапией без кортикостероидов.
Поиск публикаций
Поиск публикаций выполняли в таких электронных базах данных, как Web of Science, Кокрейновский центральный реестр контролируемых исследований и PubMed. При проведении поиска в PubMed использовали следующую стратегию поиска: (COVID-19) И (((кортикостероиды) ИЛИ («метилпреднизолон» (Mesh))), ИЛИ (метилпреднизолон)). При этом стратегию меняли с учетом правил каждой базы данных.
Поиск публикаций был ограничен исследованиями на английском языке, а для выявления дополнительной литературы анализировали библиографические списки отобранных статей.
Критерии включения
В настоящий систематический обзор включали следующие исследования:
Критерии исключения
Из систематического обзора исключали следующие исследования:
Отбор исследований и извлечение данных
Из публикаций с результатами исследований, соответствующих требованиям включения, извлекали следующие данные: данные, необходимые для оценки качества, основные конечные точки и другие характеристики исследования, применение метилпреднизолона, характеристики популяции, продолжительность исследования, дизайн исследования, место проведения исследования и имя первого автора. Характеристики популяции включали средний возраст пациентов и объем выборки в обеих группах, а также статус заболевания пациентов, включенных в каждое исследование.
Для характеристики бинарных переменных использовали общее количество участников и количество явлений в каждой группе. Для определения непрерывных переменных использовали среднее значение и стандартное отклонение. Если в исследованиях были представлены непрерывные данные (диапазон и (или) медиана), то стандартное отклонение вычисляли с помощью статистических алгоритмов.
Анализ данных со статистической оценкой
Статистический анализ выполняли с помощью программного обеспечения Review Manager (версия 5.1.0). Для бинарных переменных данные из каждого исследования были сгруппированы для определения совокупного отношения риска (ОР) с соответствующим 95 % доверительным интервалом (ДИ). Непрерывные переменные анализировали путем вычисления разности средних (РС) с соответствующим 95 % ДИ. Все результаты проверяли на предмет статистической и клинической неоднородности.
Поскольку клиническая неоднородность была неизбежна, анализ в подгруппах проводили на основании степени тяжести инфекции, дозы метилпреднизолона и курса терапии, а также типа дизайна исследования. Стандартную массу тела взрослого человека определяли как массу, равную 60 кг, высокую дозу метилпреднизолона — как >2 мг/кг/сут, а низкую дозу — как ≤2 мг/кг/сут. Курс терапии метилпреднизолоном классифицировали по длительности применения: ≤3 дней, ≤7 дней и >7 дней.
Из-за различных определений в каждом включенном исследовании течение инфекции классифицировали по степени тяжести как нетяжелое и тяжелое. Оценку однородности данных, полученных в ходе исследований, проводили с использованием Q-критерия Кокрейна, в котором значения p < 0,1 свидетельствовали о статистически значимой неоднородности. В случае значительной неоднородности данных использовали модель случайных эффектов. Кроме того, для определения стабильности результата применяли анализ чувствительности. В противном случае использовали модель фиксированных эффектов. Результаты оценки однородности данных представляли в виде лесовидных графиков.
Оценка риска систематической ошибки и оценка качества
Оценку качества РКИ проводили с использованием критериев, разработанных организацией Кокрейновского сотрудничества. Риск систематической ошибки для каждого исследования классифицировали как неясный, высокий или низкий. Для оценки качества не-РКИ использовали методологический индекс исследований для не-РКИ (MINORS).
Оценку систематической ошибки публикации проводили с помощью воронкообразных диаграмм с визуальным выявлением асимметрии. Для количественной оценки систематической ошибки публикации (STATA 12.0) использовали регрессионный критерий Эггера. Статистическую значимость определяли при значениях p < 0,05.
Конечные точки исследования
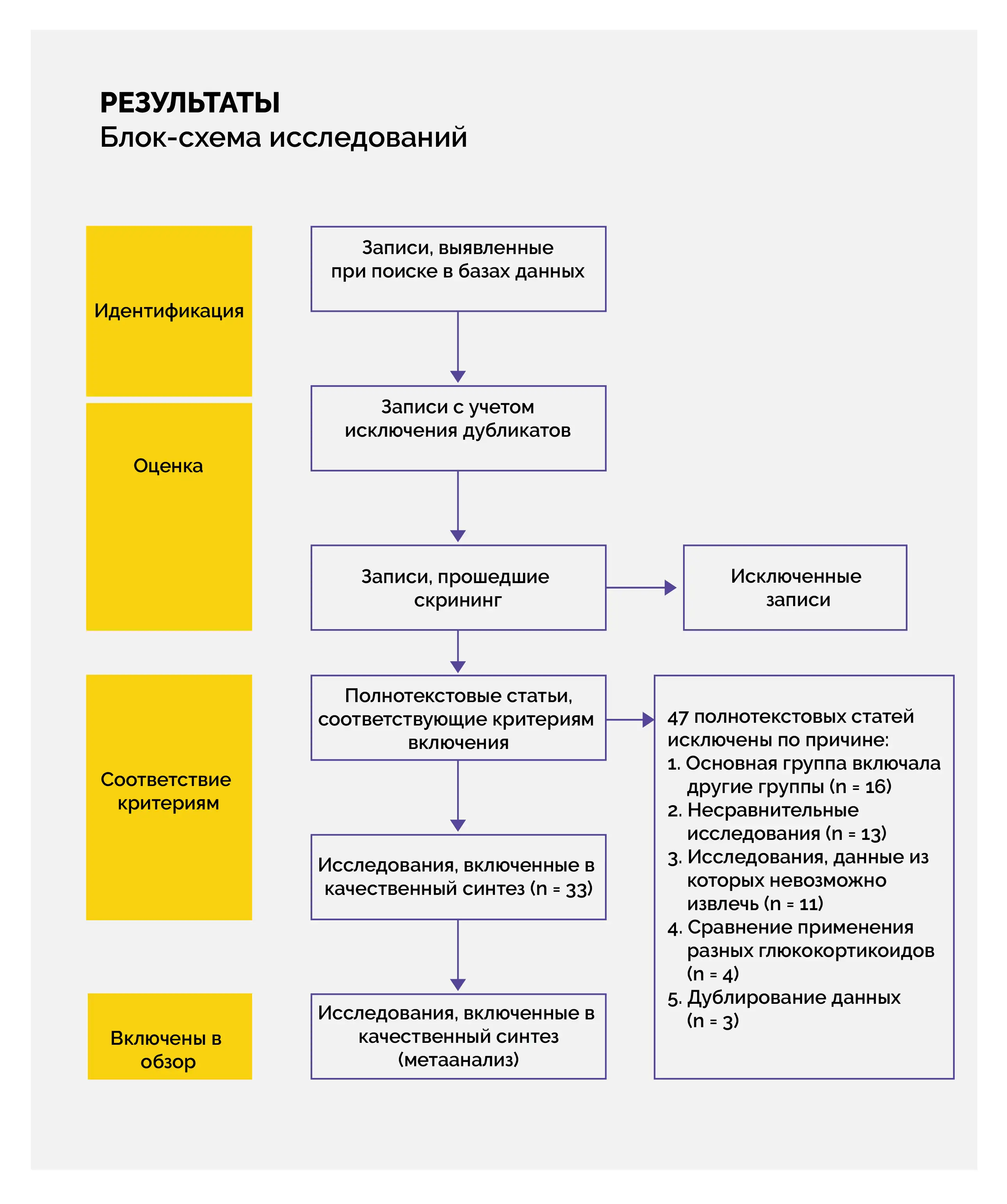
Результаты
Характеристики исследований и участников
Качество исследований
Качество включенных исследований оценивали как умеренное.
Влияние вмешательства на конечную точку
Результаты настоящего метаанализа свидетельствуют о том, что, по сравнению с терапией без глюкокортикоидов, применение метилпреднизолона для лечения COVID-19 было связано с меньшей частотой перехода на ИВЛ и госпитализации в ОИТ, меньшей смертностью в краткосрочной перспективе и большим числом дней без ИВЛ в течение 28 дней без повышения риска развития вторичной инфекции. Однако применение метилпреднизолона может продлить период выделения вируса.
Результаты анализа в подгруппах свидетельствуют, что краткосрочная терапия метилпреднизолоном в низких дозах (1–2 мг/кг/сут в течение ≤7 дней) у пациентов с тяжелой формой COVID-19 была связана со сравнительно лучшими клиническими исходами без увеличения продолжительности выделения вируса по сравнению со стандартной терапией без кортикостероидов. Терапия глюкокортикоидами при пневмонии, вызванной COVID-19, может быть эффективной.
Результаты исследования RECOVERY, упоминаемые в клинических рекомендациях ВОЗ, подтвердили эффективность применения глюкокортикоидов в лечении тяжелой формы COVID-19. Хотя в этом исследовании также использовали дексаметазон, отмечалось, что в условиях in vitro при применении метилпреднизолона частота ответа была выше, чем при применении дексаметазона. На основании результатов исследований на эпителиальных клетках легкого человека, Draghici и соавт. составили предварительное описание основных провоспалительных путей, индуцируемых инфекцией COVID-19. Метилпреднизолон был признан наиболее эффективным средством, нацеленным на ключевые компоненты воспалительного пути, участвующего в развитии ОРДС.
Более того, результаты этого исследования указывают, что применение метилпреднизолона возвращает к исходному состоянию большее количество генов, поврежденных вследствие инфицирования, по сравнению с применением дексаметазона. Также эффективность терапии метилпреднизолоном была доказана в клиническом исследовании, в котором в группе применения метилпреднизолона смертность от любых причин в течение 30 дней была статистически значимо ниже по сравнению с группой стандартной терапии.
В ретроспективном когортном исследовании, проведенном Fernandez-Cruz и соавт., у пациентов с пневмонией, вызванной COVID-19, выживаемость у получавших метилпреднизолон была выше по сравнению с получавшими терапию без метилпреднизолона.
Согласно результатам рандомизированного исследования, проведенного Hamed и соавт., у пациентов с COVID-19, получавших метилпреднизолон, частота госпитализации в ОИТ и перехода на ИВЛ, а также смертность в течение 45 дней были ниже, чем у пациентов, получавших стандартную терапию. Результаты этого метаанализа также указывают на преимущества терапии метилпреднизолоном у пациентов с пневмонией, вызванной COVID-19, особенно при тяжелой форме этого заболевания. Теоретически, глюкокортикоиды могут оказывать противовоспалительное действие через негенетические и генетические сигнальные пути.
У пациентов с COVID-19 терапия метилпреднизолоном привела к статистически значимому снижению уровней маркеров воспаления в плазме крови (таких как ИЛ-6 и СРБ). Снижение интенсивности воспалительной реакции может привести к быстрому снижению интенсивности повреждения легких, более выраженному купированию симптомов, а также сокращению потребности в ИВЛ и госпитализации в ОИТ. Результаты исследования подтверждают это предположение. Данные о применении метилпреднизолона в лечении пациентов с COVID-19 не позволяют сделать окончательных выводов в отношении оптимального режима терапии.
В исследовании, проведенном Edalatifard и соавт., 68 пациентов с тяжелой формой COVID-19 были рандомизированы на получение стандартной терапии или метилпреднизолона в импульсном режиме (в дозе 250 мг/сут в течение 3 дней). В группе применения метилпреднизолона в импульсном режиме наблюдалось сокращение частоты внутрибольничной смертности и увеличение доли пациентов со снижением активности заболевания. Однако результаты ретроспективного когортного исследования, проведенного Fernandez-Cruz и соавт., свидетельствуют о том, что при применении метилпреднизолона в импульсном режиме и в низких дозах (1 мг/кг/сут) уровни внутрибольничной смертности были сопоставимы.
Данные анализа в подгруппах свидетельствуют, что терапия метилпреднизолоном в низкой и высокой дозах эффективна с точки зрения снижения смертности и частоты развития вторичной инфекции. Применение метилпреднизолона в низких дозах (что способствует снижению затрат на лекарственную терапию) способно снизить риск потребности в ИВЛ и госпитализации в ОИТ даже при возможном увеличении продолжительности выделения вируса на 1 день. Это может означать, что при снижении затрат на лекарственную терапию пациенты смогут избежать необходимости перехода на ИВЛ и дополнительных расходов на госпитализацию в ОИТ.
Польза от достижения этих клинических исходов намного перевешивает вероятность незначительного увеличения продолжительности выделения SARS-CoV-2. У пациентов с тяжелой формой COVID-19 применение метилпреднизолона не приводило к увеличению продолжительности выделения SARS-CoV-2. Терапия метилпреднизолоном в течение 1 недели при COVID-19 может быть эффективной, что близко к продолжительности курса лечения (3–5 дней), предложенной в китайских клинических рекомендациях. Цель этого метаанализа состояла в оценке применения метилпреднизолона, который обычно используется врачами для лечения воспалительных заболеваний легких.
Для снижения влияния смешивающихся факторов на результаты в анализ включали только те исследования, в которых терапия метилпреднизолоном была единственным видом вмешательства. Результаты недавно опубликованного метаанализа были сопоставимы с результатами этого метаанализа, однако он включал только данные 5 РКИ со сравнительно ограниченной конечной точкой (смертность от любых причин) и небольшим размером выборки.
В этот систематический обзор было включено 31 исследование с большим размером выборки, меньшей вероятностью получения ложноотрицательных результатов и конечными точками, представляющими больший интерес, что привело к более надежным выводам. На фоне лучшего понимания этиологии заболевания и стандартизации терапии необходимы более качественные и надежные клинические исследования с целью дальнейшего подтверждения превосходства терапии метилпреднизолоном у пациентов с COVID-19.
Врачам следует рассмотреть возможность применения метилпреднизолона для лечения пациентов с COVID-19, поскольку это позволяет снизить смертность в краткосрочной перспективе, сократить потребность в госпитализации в ОИТ и ИВЛ, а также увеличить число дней без ИВЛ в течение 28 дней.
Steroids
The roles of methylprednisolone treatment in patients with COVID-19: A systematic review and meta-analysis
Shukun Hong и соавт.
Комментарии (0)