Категории
Сменить пароль!
Сброс пароля!


В прошлом материале мы говорили о мышечно-тоническом синдроме, который имеет рефлекторную природу и возникает, как правило, в ответ на вертеброгенные патологии. Сегодня мы поговорим о миофасциальном болевом синдроме — патологии, которую часто путают с мышечно-тоническим синдромом, но которая имеет иную природу.
В прошлом материале мы говорили о мышечно-тоническом синдроме, который имеет рефлекторную природу и возникает, как правило, в ответ на вертеброгенные патологии. Сегодня мы поговорим о миофасциальном болевом синдроме — патологии, которую часто путают с мышечно-тоническим синдромом, но которая имеет иную природу.
Природа возникновения триггерных точек до конца неясна: считается, что этому предшествует перманентный мышечный спазм, который ведет к микротравматизации мышечного волокна.

В прошлом материале мы говорили о мышечно-тоническом синдроме, который имеет рефлекторную природу и возникает, как правило, в ответ на вертеброгенные патологии. Сегодня мы поговорим о миофасциальном болевом синдроме — патологии, которую часто путают с мышечно-тоническим синдромом, но которая имеет иную природу.

Миофасциальный болевой синдром (МБС) является вариантом соматогенной боли и включает в себя три компонента: вегетативный, сенсорный и моторный¹. При этом сама боль может носить как локальный, так и генерализованный характер.
Наличие триггерных точек является главенствующим признаком миофасциального синдрома, и они же считаются источниками боли¹. Миофасциальную триггерную точку определяют как локальную зону повышенной чувствительности, которая при пальпации ощущается как уплотнение или тяж и может вызывать характерные отраженные боли¹ ³. Надавливание на эту точку провоцирует резкую боль со вздрагиванием (симптом прыжка) и боль в удаленном, но строго определенном месте (отраженная боль).
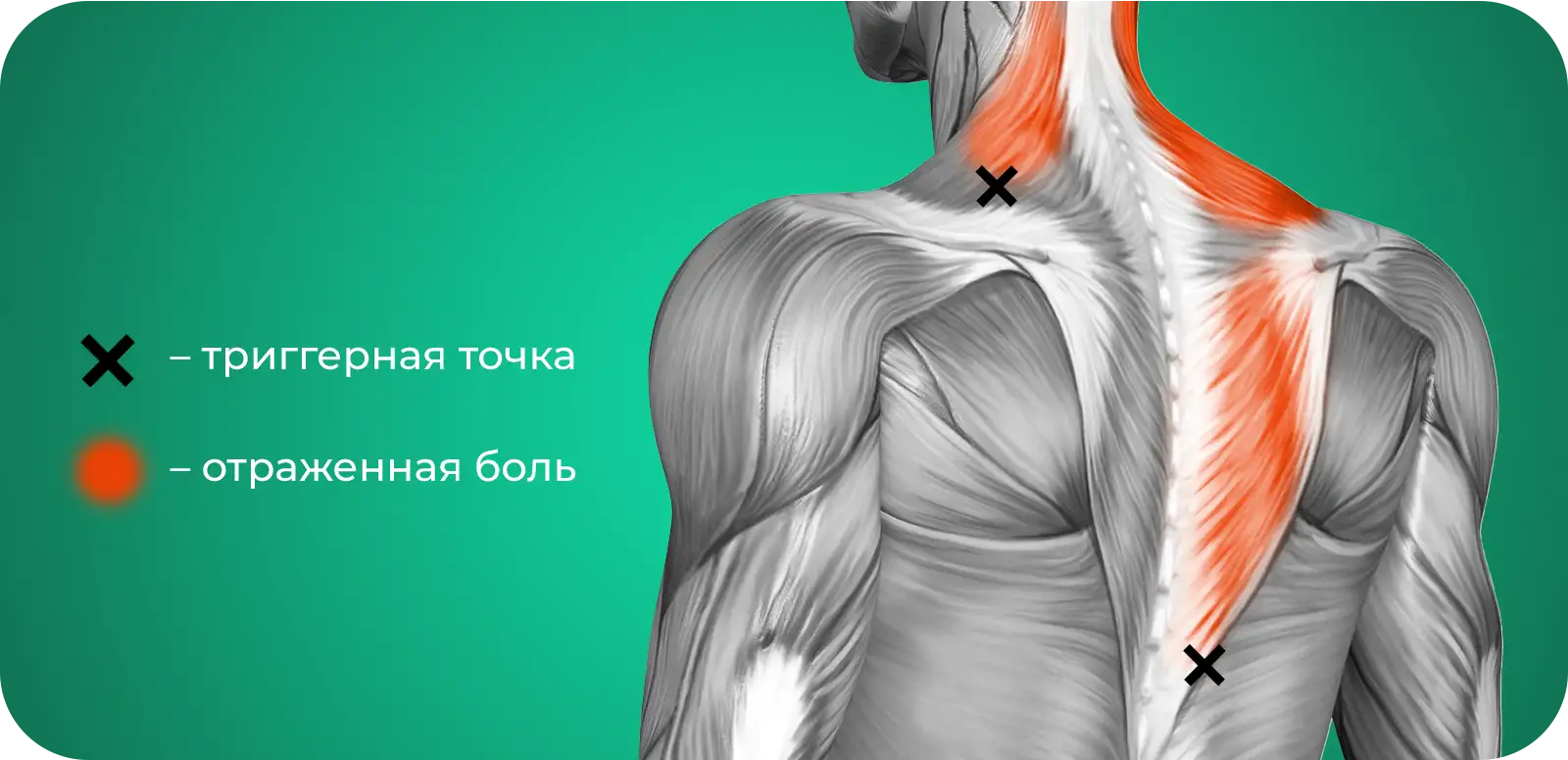
Природа возникновения триггерных точек до конца неясна: считается, что этому предшествует перманентный мышечный спазм, который ведет к микротравматизации мышечного волокна¹. При этом в клетке нарушается целостность саркоплазматического ретикулума, что влечет за собой выход в цитоплазму ионов кальция и дальнейшее разрушение белков скелета клетки. Избыток ионов Ca2+ повышает сократимость мышечных волокон и снижает в них кровоток, что считается биохимической основой возникновения мышечных уплотнений.
Сами триггерные точки делятся на 2 типа:
Однако стоит помнить, что под влиянием провоцирующих эндогенных и экзогенных факторов (эмоционального стресса, нагрузки на мышцу, переохлаждения, тревоги и т.д.) латентная точка может спонтанно проявить себя и активироваться.

Для диагностики миофасциального синдрома было выделено 8 критериев, 5 из которых являются обязательными и 3 — дополнительными⁵.
Обязательные критерии:
Дополнительные:

Для постановки диагноза «миофасциальный болевой синдром» требуется наличие всех 5 обязательных критериев и не менее 1 дополнительного.
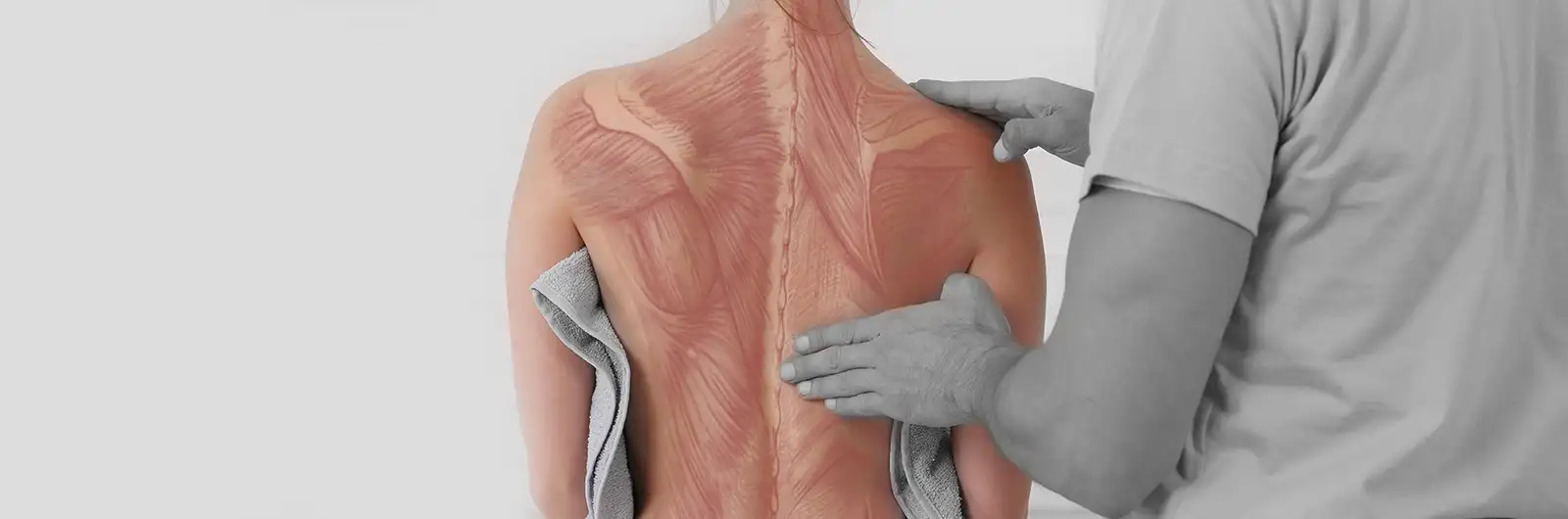

Наиболее подвержены возникновению МБС мышцы, отвечающие за статико-кинетическую нагрузку: широчайшая мышца спины, трапециевидная мышца, мышца, выпрямляющая позвоночник, квадратная мышца поясницы, грушевидная мышца².
МБС грушевидной мышцы проявляется в виде болей в ягодичной области,
в области тазобедренного сустава и крестцово-подвздошном сочленении после длительного сидения, в начале ходьбы и в положении стоя.
При переохлаждении и долгом сидении могут возникать ноющие боли
в пояснично-крестцовой области, в зоне ягодиц и задней поверхности ноги — этот симптомокомплекс характерен для МБС ягодичных мышц.

Комплексный подход при терапии миофасциального синдрома включает в себя медикаментозную терапию, физические упражнения, активный образ жизни и физиотерапию. Назначение НПВП, особенно в острый период болевой симптоматики, достаточно распространено. Эта группа лекарственных веществ представлена широким ассортиментом на фармацевтическом рынке: ацетилсалициловая кислота, диклофенак, парацетамол, мелоксикам, нимесулид, теноксикам, пироксикам и многие другие. При этом опрошенными фармацевтами указывалось, что препараты с МНН нимесулид пользовались большим спросом у посетителей аптек, чем препараты с МНН мелоксикам⁸.

По клиническим проявлениям миофасциальный болевой синдром сходен с тремя группами других патологий: миопатиями, артритами и локальным воспалением тканей скелетной мускулатуры (тендинитом и бурситом)⁴. Этот факт стоит помнить при проведении дифференциальной диагностики и назначении терапии.
Например, фибромиалгия имеет отличительные от МБС признаки:

Современные методы дифференциальной диагностики позволяют на ранней стадии установить диагноз МБС и начать индивидуальную терапию, которая поможет облегчить симптомы и вернуть пациента к привычному образу жизни без неприятных симптомов.

Список литературы:
* Карбоксиметилкрахмал натрия.
Информация предназначена для медицинских и (или) фармацевтических работников.
Комментарии (0)